
NEMOCNIČNÉ LEKÁRENSTVO A JEHO ÚLOHA V ZDRAVOTNÍCKOM SYSTÉME
Nemocničné lekárenstvo je špecializovaný farmaceutický odbor, ktorý sa zaoberá poskytovaním komplexnej farmaceutickej starostlivosti (lekárenskej aj klinicko-farmaceutickej). Je neoddeliteľnou súčasťou poskytovania ústavnej zdravotnej starostlivosti. Ako sa nepretržite vyvíja a skvalitňuje komplexné poskytovanie zdravotnej starostlivosti, tak sa v praxi zároveň prejavuje aj snaha o neustále zvyšovanie kvality farmaceutickej starostlivosti predovšetkým pre pacientov hospitalizovaných v zariadení ústavnej starostlivosti. Nemocničný lekárnik sa tak stále viac stáva súčasťou multidisciplinárnych nemocničných tímov (1).
Svetová zdravotnícka organizácia (2) definovala farmaceutickú starostlivosť ako „koncepciu postupov, na základe ktorých má pacient priamy osoh z činnosti farmaceuta. Zameriava sa na postoje, správanie, angažovanosť, etiku, úlohy, vedomosti, zodpovednosti a zručnosti farmaceutov potrebné pre zabezpečenie terapie liekmi s cieľom dosiahnuť stanovený terapeutický výsledok, čo sa týka pacientovho zdravia a kvality života. Farmaceutická starostlivosť nie je poskytovaná oddelene od ostatnej zdravotnej starostlivosti, ale v spolupráci s pacientmi, lekármi, sestrami a ostatnými poskytovateľmi zdravotnej starostlivosti”.
Podľa súčasnej definície PCNE (Pharmaceutical Care Network Europe) je farmaceutická starostlivosť definovaná ako „podiel farmaceuta na individualizovanej liečbe s cieľom optimalizovať a zlepšovať zdravotné výsledky súvisiace s farmakoterapiou” (3).
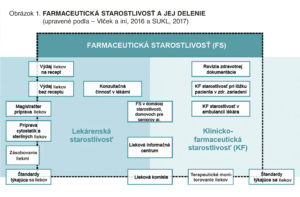
Farmaceutická starostlivosť zastrešuje celú škálu činností farmaceutov, ktoré vedú k optimalizácii farmakoterapie, z rôznych uhlov pohľadu. Jej cieľom je kontinuálne zabezpečenie účinnej, bezpečnej a zároveň nákladovo efektívnej farmakoterapie v individualizovanej liečbe u konkrétneho pacienta, na úrovni zdravotníckeho zariadenia a v konečnom dôsledku aj na úrovni národnej liekovej politiky (4) (5).
Zatiaľ čo verejní lekárnici poskytujú farmaceutickú starostlivosť predovšetkým pacientom v rámci ambulantnej zdravotnej starostlivosti, nemocniční lekárnici sa zameriavajú na farmaceutickú starostlivosť poskytovanú v rámci ústavnej zdravotnej starostlivosti.
Podľa Svetovej zdravotníckej organizácie (WHO) (2) na rozdiel od verejného lekárnika nemocničný lekárnik:
- má viac príležitostí úzko spolupracovať s lekárom indikujúcim liečbu a tým pádom má väčšiu možnosť presadzovať racionálnu farmakoterapiu
- vo väčších nemocničných lekárňach je zvyčajne jedným z niekoľkých farmaceutov a na základe toho má väčšiu príležitosť pre spoluprácu s ostatnými zdravotníckymi pracovníkmi, špecializovať sa a získavať väčšie skúsenosti
- tým, že má prístup k zdravotnej dokumentácii pacientov, má aj pozíciu ovplyvňovať výber liekov, dávkovacích režimov, monitorovať dodržiavanie terapie pacientov a terapeutickú odpoveď liekov, spozorovať a hlásiť nežiaduce účinky liekov
- môže jednoduchšie než verejný lekárnik posudzovať a monitorovať spôsoby používania liekov a tak odporučiť zmeny, ak sú potrebné
- plní úlohu člena strategických komisií, vrátane tých, čo sú zamerané na výber liekov, používanie antibiotík a nemocničné nákazy a tým ovplyvňuje prípravu a zostavovanie liekových formulárov
- je v lepšej pozícii pre edukáciu ostatných nemocničných profesionálov o racionálnom používaní liekov
- oveľa jednoduchšie participuje v štúdiách na zisťovanie prospešných a nežiaducich účinkov liekov a je zapojený do analýzy liekov v telesných tekutinách
- môže riadiť nemocničnú prípravu a obstarávanie liekov tak, aby zabezpečil prísun vysoko kvalitných produktov
- zúčastňuje sa plánovania a realizácie klinického skúšania
V minulosti bola farmaceutická starostlivosť vo veľkej miere orientovaná na činnosti súvisiace s prípravou liekov. Postupom času ako farmaceutický priemysel ponúkal stále viac hromadne vyrábaných liekov, sa farmaceutická starostlivosť začala čoraz viac orientovať na pacienta a individualizáciu jeho farmakoterapie. Pre nemocničného lekárnika to znamená sústrediť svoju pozornosť na to, že všetky jeho každodenné aktivity majú smerovať k pacientovi a jeho individuálnym potrebám týkajúcich sa farmakoterapie. S tým súvisí aj potreba rozvoja kompetencií a zručností farmaceutov stále viac smerom ku klinicko-farmaceutickej starostlivosti.
Zároveň sa jedným z atribútov modernej farmakoterapie stáva bezpečnosť liečby. Podľa Rezolúcie Rady Európy (2001) by farmaceuti mali spolupracovať v predchádzaní a znižovaní rizík jatrogénnych poškodení. Farmaceuti sú spôsobilí rozvíjať kultúru bezpečnosti farmakoterapie, pretože prostredníctvom analýzy komplexnej liečby pacientov sú schopní identifikovať mnoho problémov súvisiacich s liekmi. Bezpečnosť terapie pacienta závisí od rozpoznania rizika liekov a uskutočňovania efektívnej prevencie poliekového poškodenia v praxi (6).
Úlohou nemocničného farmaceuta, je kompletne manažovať používanie liekov v zdravotníckom zariadení za účelom optimalizácie výsledkov terapie. Ako súčasť multidisciplinárnych tímov sa nemocničný lekárnik má podieľať na tom, aby pri všetkých činnostiach v nemocnici súvisiacich s liekmi vždy správny pacient dostal správny liek, v správnej dávke, v správnom čase, správnou cestou podania, vrátane správnych informácií a správnej dokumentácie (7).

Legislatívny základ nemocničného lekárenstva v Slovenskej republike bol daný v roku 1991, a to Zásadami na zriaďovanie a prevádzku nemocničných lekární (8). Zásady umožnili lôžkovým zariadeniam zriaďovať nemocničné lekárne ako organizačné zložky nemocníc.
Následne v roku 1993 vydalo MZ SR tri zásadné predpisy týkajúce sa rozdelenia nemocničných lekární na dve samostatné jednotky a tým pádom odčlenenia výdaja liekov na recept do súkromného vlastníctva (Prípis MZ SR č. 129/93, Prípis MZ SR č. 1376/93, Prípis MZ SR č. 1861/93/A). Tieto predpisy priniesli zásadné zmeny v princípoch prevádzkovania a odbornej orientácie nemocničných lekární. Začal sa proces identifikácie nemocničného lekárenstva s jeho novým postavením a úlohami v rámci poskytovania farmaceutickej starostlivosti pre nemocničné zariadenia.
Ďalšiu zmenu priniesla novela č. 633/2004 Zákona č. 140/1998 Z. z. o liekoch a zdravotníckych pomôckach. Umožnila verejným lekárňam poskytovať lekárenskú starostlivosť vrátane individuálnej prípravy liekov „zdravotníckemu zariadeniu ústavnej zdravotnej starostlivosti, ak spĺňa požiadavky podľa § 35 ods. 11 na materiálne vybavenie, priestorové vybavenie a personálne obsadenie pracoviska poskytujúceho lekárenskú starostlivosť v nemocničnej lekárni” (9). Na základe toho hlavne menšie nemocnice zmenili viaceré nemocničné lekárne na verejné. Hlavným záujmom bola možnosť poskytovať lekárenskú starostlivosť aj verejnosti za účelom tvorby zisku. Tieto lekárne ostali neoddeliteľnou súčasťou nemocníc a tým pádom poskytovanie nemocničnej lekárenskej starostlivosti vrátane zaobchádzania so zdravotníckymi pomôckami ostalo viac menej zachované.
Zlom prišiel novým Zákonom č. 362/2011 Z. z. o liekoch a zdravotníckych pomôckach podľa ktorého verejná lekáreň poskytujúca lekárenskú starostlivosť nemocnici už nemusí spĺňať požiadavky na materiálne a priestorové vybavenie a personálne obsadenie nemocničnej lekárne. Niektoré nemocnice začali rušiť nemocničné lekárne a zásobovanie nemocníc liekmi zabezpečili prostredníctvom verejných lekární, ktoré v niektorých prípadoch ani nie sú súčasťou nemocníc. To spôsobilo, že lieky sú do nemocníc privážané priamo na lôžkové oddelenia. Nemocnice nezamestnávajú ani jedného farmaceuta, ktorý by zaručoval, že sú splnené všetky požiadavky na správnu lekárenskú prax v nemocnici, ktoré určuje nemocničným lekárňam Vyhláška MZ SR č. 129/2012.
Následne v roku 2012 novela č. 459 Zákona č. 362/2011 Z.z. o liekoch a zdravotníckych pomôckach umožnila nemocničným lekárňam, opätovne po 20 rokoch, zriaďovať oddelenia výdaja pre verejnosť a tým pádom vytvárať zisk. Na základe toho je v súčasnosti nemocničná lekáreň na Slovensku definovaná podľa paragrafu 20 odseku 3 nasledovne:
- (3) Nemocničná lekáreň je neoddeliteľnou súčasťou ústavného zdravotníckeho zariadenia, ktorá na základe objednávky pripravuje a vydáva humánne lieky, zdravotnícke pomôcky a dietetické potraviny oddeleniam vlastného ústavného zdravotníckeho zariadenia alebo inému ústavnému zdravotníckemu zariadeniu; ak je súčasťou tohto ústavného zdravotníckeho zariadenia onkologická ambulancia, musí mať zriadené oddelenie prípravy cytostatík. Ak má nemocničná lekáreň zriadené oddelenie výdaja liekov, zdravotníckych pomôcok a dietetických potravín verejnosti, môže vydávať lieky, zdravotnícke pomôcky a dietetické potraviny verejnosti; pri výdaji liekov, zdravotníckych pomôcok a dietetických potravín verejnosti je oprávnená účtovať cenu obchodného alebo sprostredkovateľského výkonu (10).
Počas obdobia od začiatku zriaďovania nemocničných lekární, prechádzalo nemocničné lekárenstvo rôznymi zmenami, ktoré nie všetky boli priaznivé pre jeho rozvoj. Odčlenenie verejných častí spôsobilo odklon zisku smerom do súkromného sektoru a nemocničná lekáreň sa stala čisto nákladovou položkou pre manažmenty nemocníc. Neposkytovanie služieb verejnosti a výrazný rozdiel vo výške miezd hlavne v období vzniku súkromného verejného lekárenstva priniesol viacročný nezáujem mladšej generácie farmaceutov o prácu v nemocničnej lekárni. Ďalším z dôvodov nezáujmu bolo aj to, že pregraduálne vzdelávanie je zamerané hlavne na verejné lekárenstvo a nedostatočne zohľadňuje špecifiká nemocničného lekárenstva. Študenti farmácie častokrát ani nevedia, v čom spočíva činnosť nemocničnej lekárne. Počas štúdia majú k dispozícii predmet nemocničné lekárenstvo len ako voliteľný, dostupný len pre obmedzený počet študentov. Prieskum Sekcie nemocničných lekárnikov SLeK ohľadne študentskej praxe poukazuje na to, že študenti majú svoje miesto i uplatnenie v nemocničných lekárňach aj počas pregraduálneho štúdia.
Nevytváranie zisku pre nemocnice a zároveň dlhodobo pretrvávajúce podfinancovanie v celom zdravotníckom sektore spôsobilo, že mnohé manažmenty hlavne v menších nemocniciach nedodržiavajú minimálne personálne obsadenie nemocničnej lekárne stanovené Vyhláškou o požiadavkách na správnu lekárenskú prax (11).
Nemocničným lekárňam enormne zvyšuje administratívnu záťaž zo zákona vyplývajúca povinnosť verejne obstarávať lieky a zdravotnícke pomôcky a súčasný systém zaobchádzania s liekmi centrálne nakupovanými poisťovňami. Pri prevažne nízkom počte farmaceutov v nemocničných lekárňach to spôsobuje nedostatok kapacít, či už personálnych alebo časových, ktoré sú potrebné pre rozvoj vysokoodborných činností hlavne v klinicko-farmaceutickej oblasti. K tomuto stavu prispela aj komercializácia farmaceutického povolania spôsobená financovaním lekárenských činností len na základe obchodnej marže bez uhrádzania odborných farmaceutických výkonov a nedostatočné ukotvenie komplexnej farmaceutickej starostlivosti v legislatíve.
Napriek nie ľahkej situácii sa nemocniční lekárnici medzi sebou neustále snažia o aktívnu spoluprácu. Už v roku 1994 vznikla Sekcia nemocničných lekárnikov vo forme samostatnej odbornej sekcie Slovenskej lekárnickej komory (SLeK) ako dobrovoľné združenie nemocničných lekárnikov, reprezentujúce a definujúce ich potreby a požiadavky (12). Okrem participácie na tvorbe farmaceutickej legislatívy, sekcia zabezpečuje pre nemocničných lekárnikov rôzne vzdelávacie aktivity, každoročne organizuje Kongres nemocničného lekárenstva (v roku 2018 už 27. ročník), rôzne tematické kurzy a podobne.
Významným prínosom pre nemocničné lekárenstvo na Slovensku bolo začlenenie Sekcie nemocničných lekárnikov SLeK do Európskej asociácie nemocničných lekárnikov (EAHP – European Association of Hospital Pharmacists) v roku 1996, o ktoré sa pričinil doc. PharmDr. Juraj
Sýkora CSc. ako dlhoročný predseda Sekcie nemocničných lekárnikov SLeK. To umožnilo slovenským nemocničným lekárnikom aktívnu účasť na vzdelávacích aktivitách a kongresoch organizovaných EAHP a tiež participáciu na tvorbe dokumentov a formovaní politiky EAHP. Ďalším prínosom je možnosť spolupráce a výmeny skúseností s nemocničnými lekárnikmi z 35 členských krajín Európy.
Slovenskí nemocniční lekárnici spolupracujú aj so sekciou nemocničnej farmácie Medzinárodnej farmaceutickej federácie (FIP).
Na úrovni EAHP a FIP vzniklo niekoľko kľúčových dokumentov nemocničného lekárenstva. Tieto dokumenty charakterizujú súčasnosť a budúcnosť nemocničného lekárenstva, definujú kompetencie nemocničného lekárnika a vytyčujú úlohy pre rozvoj nemocničného lekárenstva na národnej, európskej a svetovej úrovni a definujú ciele v oblasti špecifického špecializačného vzdelávania v nemocničnom lekárenstve.
Slovenské nemocničné lekárenstvo prechádza rôznymi etapami vývoja, ktoré sú ovplyvňované najmä celkovou situáciou v slovenskom zdravotníctve. V súčasnosti, vďaka členstvu v EAHP a jeho projektu implementácie Európskych vyhlásení nemocničného lekárenstva do praxe stojí slovenské nemocničné lekárenstvo pred kľúčovou výzvou svojho rozvoja s cieľom nezaostať v kvalite poskytovania komplexnej farmaceutickej starostlivosti za ostatnými vyspelými európskymi krajinami. S pomocou EAHP má slovenské nemocničné lekárenstvo šancu nasmerovať svoj rozvoj správnym smerom v súlade so súčasnými európskymi trendmi a s cieľom neustáleho zvyšovania kvality farmaceutickej starostlivosti. Avšak pre úspešnú realizáciu v praxi je potrebná súčinnosť a podpora všetkých zainteresovaných strán. Akokoľvek aktívny nemocničný farmaceut to má veľmi ťažké bez podpory manažmentu nemocnice a jej zdravotníckych pracovníkov, bez kvalitných zákonov a ďalších predpisov.
Je dobré si uvedomiť, že farmaceut je vysokokvalifikovaný zdravotnícky pracovník, takzvaný univerzálny odborník na lieky (13). Plným využívaním jeho potenciálu a správnym nastavením jeho odborných činností dokážeme zamedziť polypragmázii, interakciám a nežiaducim účinkom liekov, a tým zvýšiť účelnosť farmakoterapie a bezpečnosť pacientov, individualizovať terapiu a zároveň ušetriť obmedzené finančné zdroje v zdravotníckom systéme.
LITERATÚRA
- HPE. The role of the pharmacist in a multidisciplinary team. Hospital Pharmacy Europe. [Online] 2014. http://www.hospitalpharmacyeurope.com/featured-articles/role-pharmacist-multidisciplinary-team.
- WHO. The Role of the Pharmacist in the Health Care System. WHO. [Online] 1994. http://apps.who.int/medicinedocs/pdf/h2995e/h2995e.pdf.
- PCNE. Who are we. PCNE – Pharmaceutical Care Network Europe. [Online] 2013. [Dátum: 23. február 2017.] http://www.pcne.org/who-are-we.
- Vlček, J., a iní, a iní. Koncepce oboru klinická farmacie I., vzdělávací část. 2016, Zv. Supplementum, s. 1-24.
- SUKL. Vznik a rozvoj klinické farmacie v nemocnici na Homolce 1. a 2. časť. Farmakoterapeutické informace. 2017, 1 a 2.
- Magulová, L. a Foltánová, T. Farmaceutická starostlivosť a jej aplikácia v klinickej praxi. Klin Farmakol Farm. 2008, Zv. 22, 4, s. 161-164.
- EAHP Summit. The European Statements of Hospital Pharmacy. Eur J Hosp Pharm. 2014, Zv. 21, 5, s. 256-258.
- Vestník MZ SR. Zásady na zriaďovanie a prevádzku nemocničných lekární. Vestník MZ SR. 1991, Zv. 2254/1991A, 5, s. 72-73.
- Zákon 140. Zákon 140/1998 Z. z. o liekoch a zdravotníckych pomôckach. 1998.
- Zákon 362/2011 Z.z. o liekoch a zdravotníckych pomôckach.
- MZ SR. Vyhláška 129/2012 Z.z. o požiadavkách na správnu lekárenskú prax. 2012.
- Sýkora, J. Nemocničné lekárenstvo v Slovenskej republike. FARM OBZOR. 2012, Zv. LXXX1, 10-11, s. 235.
- Vlček, J. Role farmaceuta v manažmentu bezpečnosti farmakoterapie. 2007, Zv. LXXVI, 5.
Autorka: PharmDr. Ľubica SLIMÁKOVÁ, MPH
Univerzitná nemocnica Bratislava, Nemocnica akad. L. Dérera, Nemocničná lekáreň
Slovenská lekárnická komora, Sekcia nemocničných lekárnikov
